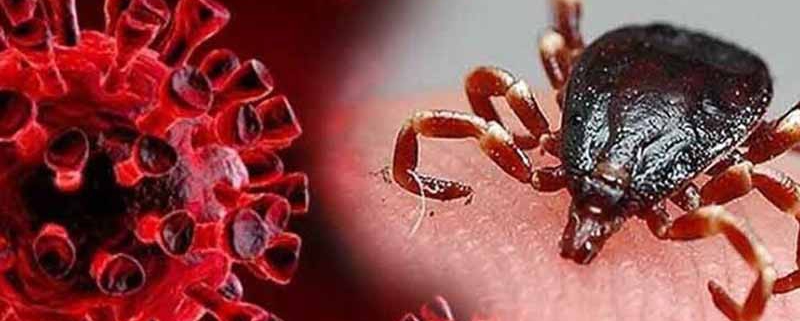
تب کریمه کنگو چیست؟
تب خونریزی دهنده کریمه کنگو یک تب خونریزی دهنده ویروسی است که معمولاً توسط کنه ها منتقل می شود. همچنین میتواند از طریق تماس با بافتهای حیوانی ویرامیک (بافت حیوانی که ویروس در آن وارد جریان خون شده است) در حین و بلافاصله پس از کشتار حیوانات به آن مبتلا شود. شیوع CCHF تهدیدی برای خدمات بهداشتی عمومی است زیرا ویروس می تواند منجر به اپیدمی شود، نسبت مرگ و میر بالایی دارد (10-40%)، به طور بالقوه منجر به شیوع بیماری در بیمارستان و مراکز بهداشتی می شود و پیشگیری و درمان آن دشوار است. CCHF در تمام آفریقا، بالکان، خاورمیانه و آسیا بومی است.

این بیماری اولین بار در سال 1944 در کریمه توصیف شد و نام تب خونریزی دهنده کریمه را بر آن گذاشتند. در سال 1969 مشخص شد که عامل بیماری زا عامل تب خونریزی دهنده کریمه همان عامل بیماری است که در سال 1956 در کنگو شناسایی شد. پیوند این دو نام مکان منجر به نام فعلی بیماری و ویروس شد.
میزبان های ویروس CCHF شامل طیف گسترده ای از حیوانات وحشی و اهلی مانند گاو، گوسفند و بز می باشد. بسیاری از پرندگان به عفونت مقاوم هستند، اما شترمرغ ها حساس هستند و ممکن است شیوع بالایی از عفونت را در مناطق بومی نشان دهند، جایی که آنها در منشاء موارد انسانی بوده اند. برای مثال، شیوع قبلی در یک کشتارگاه شترمرغ در آفریقای جنوبی رخ داد. هیچ بیماری ظاهری در این حیوانات وجود ندارد.
چگونگی انتقال ویروس تب کریمه کنگو
حیوانات با نیش کنههای آلوده، آلوده میشوند و ویروس حدود یک هفته پس از عفونت در جریان خون آنها باقی میماند و به چرخه کنه-حیوان-کنه اجازه میدهد با نیش زدن کنه دیگری ادامه یابد. اگرچه تعدادی از جنسهای کنه میتوانند با ویروس CCHF آلوده شوند، کنههای جنس Hyalomma ناقل اصلی هستند.
ویروس CCHF یا از طریق نیش کنه یا از طریق تماس با خون یا بافت حیوان آلوده در حین و بلافاصله پس از کشتار به افراد منتقل می شود. اکثر موارد در افراد فعال در صنعت دام مانند کارگران کشاورزی، کارگران کشتارگاه و دامپزشکان رخ داده است.
انتقال از انسان به انسان می تواند در نتیجه تماس نزدیک با خون، ترشحات، اندام ها یا سایر مایعات بدن افراد آلوده رخ دهد. عفونت های بیمارستانی نیز ممکن است به دلیل استریل کردن نادرست تجهیزات پزشکی، استفاده مجدد از سوزن ها و آلودگی تجهیزات پزشکی رخ دهد.

روش تشخیص عفونت تب کریمه کنگو
عفونت ویروس CCHF را می توان با چندین آزمایش مختلف آزمایشگاهی تشخیص داد:
سنجش ایمونوسوربنت مرتبط با آنزیم (ELISA)؛
تشخیص آنتی ژن؛
خنثی سازی سرم؛
روش واکنش زنجیره ای پلیمراز ترانس کریپتاز معکوس (RT-PCR) و جداسازی ویروس با کشت سلولی
بیماران مبتلا به بیماری کشنده و همچنین در بیماران در چند روز اول بیماری معمولاً پاسخ آنتی بادی قابل اندازه گیری ایجاد نمی کنند و بنابراین تشخیص در این افراد با تشخیص ویروس یا RNA در نمونه های خون یا بافت به دست می آید.
آزمایشهای روی نمونههای بیمار خطر بیولوژیکی شدیدی را به همراه دارد و فقط باید تحت حداکثر شرایط مهار بیولوژیکی انجام شود. با این حال، اگر نمونهها غیرفعال شده باشند (به عنوان مثال با ویروسکشها، اشعه گاما، فرمالدئید، گرما و غیره)، میتوان آنها را در یک محیط ایمنی زیستی اولیه دستکاری کرد.
مطالعه بیشتر: علائم آبله میمونی، راه های انتقال و درمان آن
درمان و پیشگیری
مراقبت های حمایتی عمومی با درمان علائم، رویکرد اصلی برای مدیریت CCHF در افراد است.
داروی ضد ویروسی ریباویرین برای درمان عفونت CCHF با مزایای ظاهری استفاده شده است. به نظر می رسد هر دو فرمولاسیون خوراکی و داخل وریدی موثر باشند.
WHO (سازمان بهداشت جهانی) شرکای خود برای حمایت از نظارت CCHF، ظرفیت تشخیصی و فعالیت های واکنش به شیوع بیماری در اروپا، خاورمیانه، آسیا و آفریقا کار می کند.
WHO همچنین اسنادی را برای کمک به بررسی و کنترل بیماری ارائه میکند و یادداشتهای کمکی در مورد اقدامات احتیاطی استاندارد در مراقبتهای بهداشتی ایجاد کرده است که هدف آن کاهش خطر انتقال عوامل بیماریزای خونی و سایر عوامل بیماریزا است.
کارگران کشاورزی و سایرین که با حیوانات کار می کنند باید از مواد دافع حشرات بر روی پوست و لباس های در معرض دید استفاده کنند.

دافع حشرات حاوی DEET (N, N-diethyl-m-toluamide) موثرترین در دفع کنه ها هستند. پوشیدن دستکش و سایر لباس های محافظ توصیه می شود. همچنین افراد باید از تماس با خون و مایعات بدن دام یا انسان هایی که علائم عفونت را نشان می دهند، خودداری کنند. برای کارکنان مراقبت های بهداشتی مهم است که از اقدامات احتیاطی مناسب کنترل عفونت برای جلوگیری از قرار گرفتن در معرض شغلی استفاده کنند.
یک واکسن غیرفعال و مشتق از مغز موش علیه CCHF ساخته شده است و در مقیاس کوچک در اروپای شرقی استفاده می شود. با این حال، در حال حاضر هیچ واکسن ایمن و موثری برای استفاده انسان وجود ندارد. تحقیقات بیشتری برای توسعه این واکسنهای بالقوه و همچنین تعیین اثربخشی گزینههای درمانی مختلف از جمله ریباویرین و سایر داروهای ضد ویروسی مورد نیاز است.
اثرات دراز مدت عفونت CCHF به اندازه کافی در بازماندگان مورد مطالعه قرار نگرفته است تا مشخص شود که آیا عوارض خاصی وجود دارد یا خیر. با این حال، بهبودی کند است.
منبع: cdc.gov


پاسخ دهید
میخواهید به بحث بپیوندید؟مشارکت رایگان.